Существенную часть патологии глазного яблока составляют проявления общих или системных заболеваний. Определенные изменения органа зрения и соответствующая консультативная помощь офтальмолога могут помочь в диагностике и адекватном лечении пациента. Люди, страдающие ССЗ или подвергающиеся высокому риску таких заболеваний нуждаются в раннем выявлении патологии.
Артериальная гипертензия и орган зрения
Термином артериальная гипертензия (АГ) обозначают состояние, при котором имеет место устойчивое повышение уровней АД: систолического АД≥140 мм рт. ст. и/или диастолического АД≥90 мм рт. ст. Выделяют первичную (эссенциальную) АГ, при которой повышение АД непосредственно не связано с какими-либо органными поражениями, и вторичные, или симптоматические АГ, при которых АГ связана с поражениями разных органов.
Патогенез. Основным видом поражения сосудов глазного дна считается миелоэластофиброз, реже – гиалиноз, выраженность которых зависит от длительности АГ и тяжести гипертензии. Патоморфологические изменения в начальной транзиторной стадии болезни заключаются в гипертрофии мышечного слоя и эластических структур в мелких артериях и артериолах. Стабильная артериальная гипертензия приводит к гипоксии, эндотелиальной дисфункции, плазматическому пропитыванию сосудистой стенки с последующим гиалинозом и артериолосклерозом. В тяжелых случаях фибриноидный некроз артериол сопровождается тромбозом, геморрагиями.
Диагностика. Основным методом диагностики является офтальмоскопия, ангио ОКТ заднего сегмента, в некоторых случаях – флуоресцентная ангиография глазного дна.
Нормальное глазное дно – нормальная сетчатка при офтальмоскопии имеет красный цвет, но между хориокапиллярным слоем и сетчаткой располагается пигментный эпителий. В зависимости от плотности пигментного эпителия цвет сетчатки может варьировать от темно-красного у брюнетов, более светлого – у блондинов, до коричневого – у лиц монголоидной расы и темно-коричневого – у лиц негроидной расы.
Диск зрительного нерва. Диском зрительного нерва называют интраокулярную часть зрительного нерва, ее длина равна 1 мм, диаметр – от 1,5 до 2 мм. В норме диск зрительного нерва располагается на 15° кнутри и на 3° кверху от заднего полюса глаза. При офтальмоскопии диск зрительного нерва выглядит розовым пятном почти круглой формы на красном фоне глазного дна. Его височная половина в норме всегда бледнее носовой. Цвет диска обусловлен количеством питающих его капилляров. Более интенсивный цвет диска зрительного нерва наблюдается у детей и молодых людей, с возрастом он бледнеет. Цвет диска зрительного нерва бледнее также у людей с миопической рефракцией. В центре диска зрительного нерва проходят центральные артерия и вена сетчатки (рис. 1).
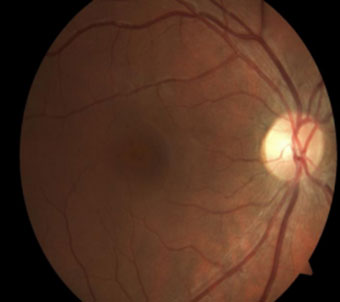
Рисунок 1. – Нормальное глазное дно
Сосуды сетчатки – основные ветви центральных артерии и вены проходят от диска зрительного нерва к периферии поверхностно, на уровне слоя нервных волокон. Здесь сосуды сетчатки дихотомически делятся, вплоть до прекапилляров, образуя артериолы 1 и 2 порядка. Мельчайшие видимые сосуды (артериолы и венулы 3 порядка). Из нижних и верхних темпоральных сосудистых аркад тонкие сосудистые веточки проходят к макулярной области, где заканчиваются в капиллярном сплетении. Это капиллярное сплетение образует вокруг фовеолы аркады. Видна аваскулярная фовеальная область диаметром около 0,3-0,4 мм, снабжающаяся кровью из хориокапиллярного слоя.
Макула. Наиболее важная зона сетчатки – макулярная область, или желтое пятно, центральная часть которой называется фовеа (диаметр 1,85 мкм). В центре фовеа располагается небольшое темноватое углубление – фовеола (диаметр 0,3 мкм). Макула (диаметр 2,85 мкм) и фовеола окружены в норме световыми рефлексами, которые более выражены у детей и людей молодого возраста. На глазном дне хорошо видны два сосудистых дерева: артериальное и венозное. Следует различать:
1) выраженность каждого из них;
2) особенности ветвления;
3) соотношение калибра артерий и вен;
4) степень извитости отдельных ветвей;
5) характер светового рефлекса на артериях.
Центральная артерия сетчатки (ЦАС) в орбитальном ее отделе имеет строение, типичное для артерий среднего калибра. После прохождения решетчатой пластинки склеры толщина сосудистой стенки уменьшается вдвое из-за истончения (с 20 до 10 мкм) всех ее слоев. Внутри глаза ЦАС многократно делится дихотомически. Начиная со второй бифуркации, ветви ЦАС теряют присущие артериям особенности и превращаются в артериолы. Питание внутриглазной части зрительного нерва осуществляется в основном (за исключением нейроретинального слоя диска зрительного нерва ДЗН) из задних цилиарных артерий. Кзади от решетчатой пластинки склеры зрительный нерв снабжается центрифугальными артериальными веточками, идущими от ЦАС, и центропетальными сосудами, отходящими от глазничной артерии.
Капилляры сетчатки и ДЗН имеют просвет диаметром около 5 мкм. Они начинаются от прекапиллярных артериол и соединяются в венулы. Эндотелий капилляров сетчатки и зрительного нерва образует непрерывный слой с плотными контактами между клетками. Ретинальные капилляры имеют также интрамуральные перициты, которые участвуют в регуляции кровотока. Единственным коллектором крови как для сетчатки, так и для ДЗН служит центральная вена сетчатки (ЦВС). Неблагоприятное влияние разных факторов на ретинальное кровообращение сглаживается за счет сосудистой ауторегуляции, обеспечивающей оптимальный кровоток с помощью местных сосудистых механизмов. Такой кровоток обеспечивает нормальное протекание метаболических процессов в сетчатке и зрительном нерве. Выраженность, богатство артериального дерева зависят от интенсивности кровотока в ЦАС, рефракции и состояния сосудистой стенки. Чем интенсивнее кровоток, тем лучше видны мелкие артериальные веточки и тем ветвистее сосудистое дерево. При гиперметропии сосуды сетчатки при офтальмоскопии кажутся шире и ярче, чем при эмметропии, а при миопии они становятся более бледными. Возрастное уплотнение сосудистой стенки делает менее заметными мелкие веточки, поэтому артериальное дерево глазного дна у пожилых лиц выглядит обедненным.
Офтальмоскопическая картина при АГ
При АГ артериальное дерево часто выглядит бедным из-за тонического сокращения артерий и склеротических изменений их стенок. Венозные сосуды, наоборот, нередко становятся более выраженными и приобретают более темную, насыщенную окраску. Один из частых симптомов при гипертонической ангиопатии – нарушение нормального ветвления ретинальных артерий. Обычно артерии ветвятся дихотомически под острым углом. Под влиянием повышенных пульсовых ударов у гипертоников этот угол имеет тенденцию к увеличению, нередко можно видеть ветвление артерий под прямым и даже тупым углом («симптом бычьих рогов»). Чем больше угол ветвления, тем больше сопротивление движению крови в этой зоне, тем сильнее тенденции к склеротическим изменениям, тромбозу и нарушению целости сосудистой стенки. Вопрос о классификации гипертонической ретинопатии до конца не решен.
Классификация Кейта-Вагнера
Стадия I. Небольшое сужение артериол или ангиосклероз. Общее состояние хорошее, гипертензии нет.
Стадия II. Более выраженное сужение артериол, артериовенозные перекресты. Ретинопатии нет. Гипертензия. Общее состояние хорошее, функции сердца и почек не нарушены.
Стадия III. Ангиоспастическая ретинопатия (ватные фокусы, геморрагии, отек сетчатки). Высокая гипертензия. Нарушение функции сердца и почек.
Стадия IV. Папиллоэдема (отек зрительного нерва) и значительное сужение сосудов. Состояние угрожающее. В России и странах ближнего зарубежья (бывших республиках СССР) наиболее популярна классификация М. Л. Краснова и ее модификации. М. Л. Краснов выделил три стадии изменений глазного дна при первичной и вторичной артериальной гипертензии:
- Гипертоническая ангиопатия
Гипертоническая ангиопатия сетчатки присуща первой фазе течения гипертонии – функциональных сосудистых расстройств и неустойчивого давления. В сосудах глаза нет еще органических изменений. Однако вследствие пассивного расширения как вен, так и артерий может наблюдаться гиперемия глазного дна. В дальнейшем происходит спазм артерий, что проявляется в ряде сосудистых симптомов, среди которых наиболее характерны такие как симптом Гвиста (рис. 2) – штопорообразная извилистость мелких вен, окружающих область желтого пятна, и симптом Салюса-Гунна – перекрест сосудов. симптом Салюса-Гунна – перекрест сосудов.
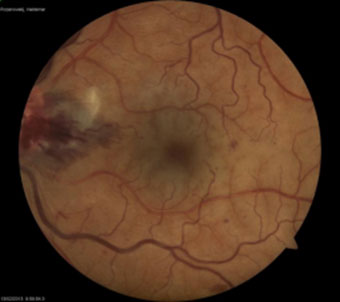
Рисунок 2. – Расширение вен сетчатки, симптом Гвиста, геморрагии
Если напряженная артерия лежит над веной, она может сдавливать ее в разной степени.
Салюс I – лежащая под артерией вена кажется несколько истонченной, просвет ее сужен; это соответствует начальной фазе болезни (рис. 3).
Салюс II – не только частичное передавливание вены, но и смещение ее в сторону и в толщу сетчатки («симптом дуги»). Она кажется истонченной в середине (рис. 4).
10
Салюс III – перекрест сосудов также характеризуется симптомом дуги, но вена под артерией не видна и кажется полностью передавленной. Симптом перекреста и венозной компрессии – один из самых частых при АГ. Однако этот
симптом можно встретить и при ретинальном артериосклерозе без сосудистой гипертензии (рис. 5).
- Гипертонический ангиосклероз
Стадия органических изменений, превалируют при этом симптомы Салюс II и III и симптом "медной или серебряной проволоки". Отмечается неравномерность калибра и просвета артерий, увеличивается их извитость. В связи с гиалинозом стенок артерий рефлекс по ходу сосуда становится уже, приобретает желтоватый оттенок, что придает сосуду сходство со светлой медной проволокой – симптом «медной проволоки». Позднее она еще больше сужается, сосуд приобретает вид серебряной проволоки – симптом «серебряной проволоки». Некоторые сосуды полностью облитерируются и видны в виде тонких белых линий. Вены несколько расширены и извиты. Изгибы вены могут провоцировать тромбоз и кровоизлияния. В области диска зрительного нерва могут наблюдаться новообразованные сосуды и микроаневризмы. У части пациентов диск может быть бледным, однотонным, с восковым оттенком.
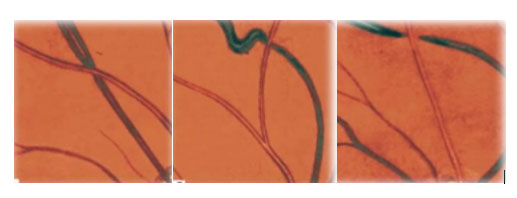
Рисунок 3. – Симптом Салюса I
Рисунок 4. – Симптом Салюса II
Рисунок 5. – Симптом Салюса III
- Гипертоническая ретинопатия и нейроретинопатия На глазном дне, кроме изменений сосудов, появляются отеки, кровоизлияния и белые очаги, что указывает на вовлечение сетчатки в процесс. Кровоизлияния бывают в виде петехий и штрихов, что характерно для разной степени поражения сосудов. Появление штриховидных кровоизлияний свидетельствует о поражении крупных ветвей центральной артерии сетчатки, расположенных в слое нервных клеток, и указывает на ухудшение в состоянии пациента. Ретинальные геморрагии при АГ возникают путем диапедеза эритроцитов через измененную стенку микрососудов, разрыва микроаневризм и мелких сосудов под влиянием повышенного давления или как последствие микротромбозов. Особенно часто геморрагии возникают в слое нервных волокон около ДЗН. В таких случаях они имеют вид радиально расположенных штрихов, полосок или языков пламени (рис. 6). В макулярной зоне кровоизлияния находятся в слое Генли, имеют радиальное расположение. Значительно реже геморрагии обнаруживаются в наружном и внутреннем плексиформных слоях в виде пятен неправильной формы. Ретинальные «экссудаты», напоминающие вату. Эти серовато-белого цвета, рыхлые на вид проминирующие кпереди очаги появляются преимущественно в парапапиллярной и парамакулярной зонах. Они быстро возникают, достигают максимального развития в течение нескольких дней, но никогда не сливаются друг с другом. При рассасывании фокус постепенно уменьшается в размерах, уплощается и фрагментируется. Ватообразный очаг представляет собой инфаркт небольшого участка нервных волокон, вызванный окклюзией микрососудов. В отличие от ватообразных очагов, твердые экссудаты при АГ не имеют прогностического значения. Они могут быть точечными и более крупными, округлыми или неправильной формы, располагаются в наружном плексиформном слое и состоят из липидов, фибрина, клеточных остатков и макрофагов. Полагают, что эти отложения возникают в результате выхода плазмы из мелких сосудов и последующей дегенерации тканевых элементов. В макулярной области твердые очаги имеют полосчатую форму и радиальное расположение, образуя полную или неполную фигуру звезды. Они имеют такую же структуру, как и другие твердые очаги. При расположении очагов в области желтого пятна формируется фигура "звезды" (рис. 7). Обычно при центральном расположении очагов в значительной мере падает зрение. При появлении этих изменений прогноз плохой не только в отношении зрения, но и жизни, особенно, если ретинопатия является почечной.
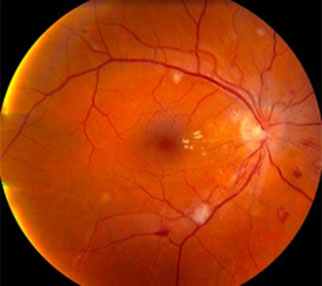
Рисунок 6. – Гипертоническая ретинопатия
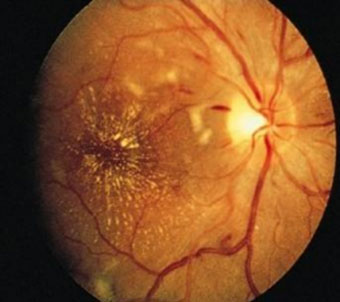
Рисунок 7. – Фигура «звезды»
Отек сетчатки и диска зрительного нерва
Отек сетчатки и ДЗН, сочетающийся с появлением мягких очагов, свидетельствует о тяжелом течении АГ. Отек локализуется в основном в перипапиллярной зоне и по ходу крупных сосудов (рис. 8). При большом содержании протеинов в транссудате сетчатка теряет прозрачность, становится серовато-белой и сосуды местами прикрываются отечной тканью. Отек ДЗН может быть выражен в разной степени – от легкой смазанности его контура до картины развитого застойного диска. Застойный диск при АГ часто сочетается с отеком перипапиллярной сетчатки, ретинальными геморрагиями и ватообразными очагами.
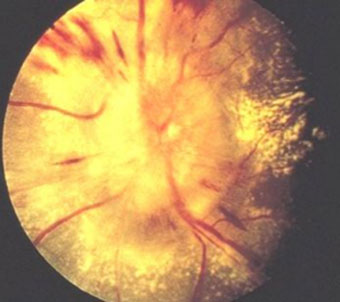
Рисунок 8. – Гипертоническая нейроретинопатия
Зрительные функции:
- Понижение темновой адаптации – один из самых ранних функциональных признаков при гипертонической ретинопатии. 2. Наблюдается умеренное сужение изоптер и границ поля зрения, а также расширение «слепого пятна».
- При выраженной ретинопатии можно обнаружить скотомы, локализующиеся в парацентральной области поля зрения. 4. Острота зрения снижается значительно реже: при ишемической макулопатии, макулярных геморрагиях, при возникновении отечной макулопатии и при формировании эпиретинальной мембраны в поздней стадии нейроретинопатии, при вовлечении в процесс макулярной зоны и диска зрительного нерва.
Среди симптоматических гипертоний наиболее часто встречается почечная (50%), вызванная поражением почек и почечных артерий. А среди заболеваний почек (как причина повышения артериального давления) первое место занимает хронический гломерулонефрит. Сюда же относится близкое по характеру поражение почек, развивающееся во второй половине беременности, – нефропатия беременных.
Осложнения: тромбозы ретинальных вен, рецидивирующий гемофтальм.
Лечение гипертонической ретинопатии во многом зависит от степени заболевания. Но в основном оно начинается с медикаментозного лечения при помощи сосудорасширяющих средств, антикоагулянтов, различных витаминов и др. препаратов. Также проводится и хирургическое лечение при помощи лазеркоагуляции и гипербарической оксигенации. Главное условие улучшения состояния сетчатки – устранение причин, то есть нормализация артериального давления.
Тромбоз ретинальных вен
Эпидемиология. Наиболее частая причина тромбоза ретинальных вен – артериальная гипертензия и атеросклероз. Из сосудистых аркад наиболее часто поражается верхне-височная ветвь ЦВС (82,4%). Окклюзия центральной вены – одна из самых тяжелых форм патологии глаз, приводящая к резкой потере зрения. В большинстве случаев возникает в возрасте от 40 до 70 лет. Чаще страдают мужчины.
Этиология. Причиной венозной окклюзии могут быть гипертоническая болезнь, атеросклероз, заболевания крови (полицитемия), эндокринные нарушения, изменение реологических свойств крови и нарушение системы гемостаза, сахарный диабет, ангииты сетчатки, первичная глаукома, травмы глаза. У молодых людей к тромбозу могут привести инфекционные заболевания, например, грипп, сепсис, фокальные инфекции ротовой полости и околоносовых пазух. Факторы риска: возраст (старше 40 лет), малоподвижный образ жизни (ожирение), употребление алкоголя, курение.
Патогенез. В механизме тромбообразования ведущую роль играет нарушение целостности и функций эндотелия вен. Наиболее часто тромб формируется в месте компрессии сосуда (область артериовенозного перекреста и на уровне решетчатой пластинки склеры). Этот процесс часто сопровождается артериальным спазмом, что приводит к значимым нарушениям микроциркуляции сетчатки. Венозный застой приводит к резкому повышению гидростатического давления в венулах и капиллярах, в результате чего повышается проницаемость сосудистой стенки. В околососудистое пространство выходят клеточные элементы крови и плазма. Развитие отека и повышение давления в околососудистом пространстве в свою очередь приводят к компрессии капилляров, что еще больше усугубляет застой крови и гипоксию сетчатки (формируется «порочный круг»).
Классификация тромбоза вен сетчатки:
- Тромбоз центральной вены сетчатки (ЦВС): неишемический и ишемический.
- Тромбоз сосудистых аркад центральной вены сетчатки (верхневисочной, нижневисочной, верхненосовой, нижненосовой): с отеком макулы и без отека.
- Посттромботическая ретинопатия.
Стадии:
- Стадия претромбоза – расширенные, извитые, застойные вены неравномерного калибра, штрихообразные единичные кровоизлияния, возможен отек макулярной области. Жалобы могут отсутствовать, иногда незначительно снижается острота зрения, появляется периодическое затуманивание зрения.
- Тромбоз центральной вены сетчатки или ее ветвей. На глазном дне появляются штрихообразные кровоизлияния по всей сетчатке (если поражена центральная вена) или в бассейне одной или нескольких ветвей, мягкие экссудаты, границы диска зрительного нерва не четкие или не определяются, отек в макулярной области, возможны кровоизлияния в стекловидное тело (рис. 9, 10, 11). Появляются характерные жалобы: снижение остроты зрения до счета пальцев, появление скотомы (выпадение части поля зрения), пелена, туман перед глазами.
- Посттромботическая ретинопатия. Появляется через несколько месяцев после тромбоза вен. Острота зрения восстанавливается медленно. На глазном дне определяются старые кровоизлияния, твердые экссудаты, новообразованные сосуды. В центральной зоне – кистовидный отек макулы, на диске зрительного нерва – неоваскуляризация (патологическое разрастание сосудов там, где в норме их быть не должно).
- Возможен повторный тромбоз центральной вены сетчатки или её ветвей.
Типы окклюзий:
– неишемический (острота зрения выше 0,1);
– ишемический (обширные кровоизлияния в сетчатку, при флуоресцентной ангиографии определяются большие участки отсутствия капиллярной перфузии, острота зрения ниже 0,1).
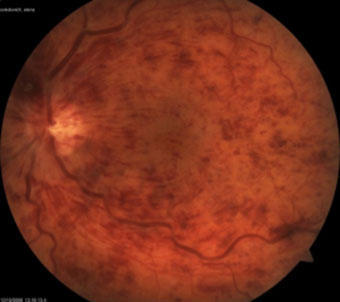
Рисунок 9. – Тромбоз центральной вены сетчатки
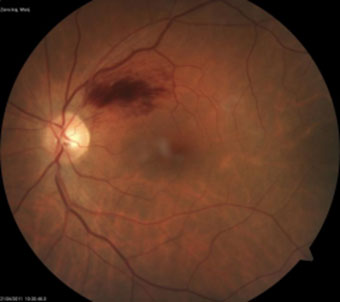
Рисунок 10. – Тромбоз верхневисочной ветви ЦВС
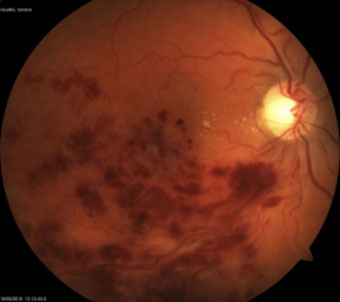
Рисунок 11. – Тромбоз нижневисочной ветви ЦВС
Офтальмоскопическая картина при неишемическом тромбозе ЦВС
- ДЗН часто отечен, имеет стушеванные контуры. Вены петлеобразно извиты и умеренно расширены, калибр их неравномерный.
- У ДЗН и по ходу сосудистых аркад сетчатка может быть отечна, в тяжелых случаях отек распространяется на макулярную область.
- Обнаруживают большое количество разнообразных по форме геморрагий, многие из которых располагаются в слое нервных волокон, имеют вид языков пламени.
- Мелкие округлые кровоизлияния в ядерном слое сетчатки локализуются чаще на средней и крайней периферии глазного дна.
- Кроме кровоизлияний, по ходу сосудистых пучков можно наблюдать очаги плазморрагий.
Течение. Большинство острых проявлений исчезает через 6- 12 месяцев. Переход в ишемическую окклюзию возможен в 15% случаев в течение 4 месяцев.
Офтальмоскопическая картина при ишемическом тромбозе ЦВС
- ДЗН отечный, темно-красного цвета, контуры его стушеваны, экскавация и венный пульс отсутствуют. 2. Вены резко расширены и извиты, калибр их неравномерный. Сосуды «тонут» в отечной сетчатке. 3. Геморрагии располагаются в основном в заднем полюсе глазного дна, имеют вид языков пламени.
- На периферии обнаруживают множество мелких и крупных округлых кровоизлияний.
- В отличие от неишемического тромбоза ЦВС, кровоизлияния более массивные, распространяются от ДЗН до крайней периферии во всех четырех квадрантах глазного дна.
- О тяжести ишемического процесса свидетельствуют множественные фокусы инфарктов сетчатки – хлопковидные очаги белого цвета.
Диагностика тромбоза вен сетчатки:
При тромбозе вен сетчатки за неотложной помощью обращаются из-за внезапного резкого снижения зрения. В связи с этим первоначальная задача в таких случаях – ранняя диагностика.
Методы исследования:
- Визометрия: острота зрения от нормы до счета пальцев. 2. Периметрия: возможно появление скотомы.
- Биомикроскопия: возможно помутнение стекловидного тела. 4. Офтальмоскопия: на глазном дне – симптом «раздавленного помидора».
- Тонометрия.
- Флуоресцентная ангиография – для постановки окончательного диагноза.
- Оптическая когерентная томография сетчатки.
- Общие анализы крови, мочи, сахар крови, коагулограмма, время свертывания крови, холестерин, липиды, белковые фракции.
- Измерение артериального давления, ЭКГ.
- Консультация у терапевта, кардиолога, невропатолога, эндокринолога (по показаниям).
- УЗИ сонных артерий.
Лечение. Неотложные лечебные мероприятия – это только начало длительного лечения в течение месяцев. Целесообразно с самого начала проводить лечение системного заболевания, ставшего причиной глазной катастрофы, главным образом по поводу высокого АД, диабета. В комплексной терапии используются три группы препаратов (тромболитиков, антикоагулянтов и антиагрегантов) с целью лизиса тромба, восстановления проходимости сосудов и нормализации гемостаза. В острой стадии местно, в виде парабульбарных инъекций назначают прямые антикоагулянты (гепарин), тромболитики (рекомбинантная проурокиназа, диаплазмин), кортикостероиды. Внутривенно капельно вводят реополиглюкин, трентал, дексаметазон, одновременно проводится осмотерапия: ацетазоламид (диакарб), фуросемид (лазикс). Но главной причиной снижения центрального зрения является макулярный отек при ретинальных окклюзиях венозного русла. Во многих исследованиях была установлена связь фактора роста эндотелиев сосудов (VEGF) и макулярным отеком. У пациентов с тромбозом ЦВС и макулярным отеком было установлено повышение и других факторов воспаления, что приводило к нестабильному уменьшению макулярного отека даже при использовании анти-VEGF терапии. Использование анти-VEGF терапии при макулярном отеке выходит на лидирующие позиции. Сегодня используется интравитреальное введение двух лекарственных препаратов – ингибиторов VEGF. К ним относятся ранибизумад («Луцентис»), афлиберцепт («Эйлеа»), фарицимаб (Вабисмо). Другая группа лекарственных препаратов, которые применяются для лечения макулярного отека при ретинальных венозных окклюзиях, – кортикостероиды, которые вводятся интравитреально или в субтеноново пространство. Существует несколько методов лазеркоагуляции сетчатки при ретинальной венозной окклюзии. Основные из всех – два. Для лечения макулярного отека используют фотокоагуляцию сетчатки по типу «решетки». Для лечения и борьбы с неоваскуляризацией сетчатки и зрительного нерва проводят панретинальную лазеркоагуляцию с целью закрытия ишемических зон и разрушения неоваскулярных комплексов. При отеке макулы показана барьерная лазеркоагуляция сетчатки. Основным методом лечения посттромботической ретинопатии является лазерная коагуляция сетчатки с целью закрытия ишемических зон и разрушения неоваскулярных комплексов.
Прогноз при неишемическом типе тромбоза может быть благоприятным в тех случаях, когда процесс не переходит в ишемическую форму. О прогнозе можно судить по остроте зрения. При относительно высокой остроте зрения может произойти дальнейшее улучшение зрения. При остроте зрения 0,1 и ниже положительной динамики, как правило, не бывает.
Прогноз при ишемическом типе тромбоза – неблагоприятный, острота зрения не восстанавливается. При ишемических тромбозах в большинстве случаев наблюдают такие осложнения, как посттромботическая неоваскулярная глаукома, лечение которой практически неэффективно, тракционная отслойка сетчатки, а также формирование эпиретинальной мембраны с появлением дырчатого дефекта в области жёлтого пятна.
Осложнения. Гемофтальм, вторичная неоваскулярная глаукома, субатрофия и атрофия зрительного нерва, дистрофия центральной области, неоваскуляризация сетчатки, рецидивирующие ретинальные кровоизлияния.
Окклюзия центральной артерии сетчатки и ее ветвей Эпидемиология. Окклюзия центральной артерии сетчатки (ОЦАС) и ее ветвей – одна из самых тяжелых форм глазной патологии. ОЦАС – это односторонняя безболезненная потеря зрения (в 94% случаев счет пальцев у лица или светоощущение), происходящая в течение нескольких секунд. В большинстве случаев возраст пациентов – от 40 до 70 лет. Чаще страдают мужчины.
Этиология. Причины нарушения кровообращения в ЦАС и ее ветвях разные: артериальная гипертензия (25%), атеросклероз (35%), ревмокардит (7%), височный артериит (3%). Патогенез. Наиболее часто в механизме нарушения кровообращения играет роль эмболия, причиной которой могут стать поражение сердечного клапана, распадающаяся атеросклеротическая бляшка сонной артерии или коллатеральных путей кровотока, а также тромбы, образующиеся в полости сердца.
Выделяют три основных типа эмболов:
- Холестериновые (бляшка Холенхорста) – обычно блестящие и оранжевые. Локализация: чаще обнаруживаются в бифуркациях сосудов сетчатки. Возникают при изъязвлении атером, обычно из сонных артерий.
- Кальцифицированные – белые, обычно вызывают инфаркты сетчатки дистальнее своего расположения. Локализация – на диске зрительного нерва или вблизи диска зрительного нерва. Обычно отрываются от кальцифицированных клапанов сердца. Имеют наиболее неблагоприятный прогноз.
- Тромбоцитарно-фибриновые – матово-белые, сероватые удлиненные частицы. Локализация: иногда занимают весь просвет сосуда. Происходят из атером в сонных артериях. Могут вызывать транзиторную (преходящую) ишемическую атаку, что проявляется кратковременной потерей зрения или полной окклюзией ЦАС.
К другим причинам, приводящим к окклюзии центральной артерии и ее ветвей, можно отнести тромбоз, гигантоклеточный артериит, другие коллагенозы, гиперкоагуляцию (оральные контрацептивы, полицитемия, антифосфолипидный синдром).
К редким причинам возникновения ОЦАС относят: мигрени, болезнь Бехчета, сифилис, серповидно-клеточную анемию, травмы. В настоящее время в связи с ростом сердечно сосудистой патологии молодой возраст пациентов с ОЦАС и ее ветвей стал встречаться значительно чаще. К сожалению, ОЦАС не только приводит к значительной потере зрения, инвалидности лиц трудоспособного возраста, но может стать причиной смерти при не диагностированной ранее серьезной патологии сердца. Классификация:
- Окклюзия центральной артерии сетчатки.
- Окклюзия ветвей центральной артерии сетчатки.
- Окклюзия цилиоретинальной артерии.
Диагностика. Анамнез, офтальмоскопия, флуоресцентная ангиография.
Клиника. Для ОЦАС типична внезапная, безболезненная потеря зрения в здоровом глазу, иногда ей предшествует кратковременная преходящая слепота. Острота зрения может колебаться от полной слепоты до счета пальцев или сотых, в редких случаях бывает выше.
На глазном дне:
- Распространенный ишемический отёк сетчатки белого цвета с ярким красным пятном в макулярной области (симптом "вишневой косточки").
- Резкое сужение ретинальных артерий (рис. 12).
- Неравномерный калибр артерий, столбик крови может быть фрагментированным, возможно маятникообразное движение крови в сосуде.
- Ретинальные вены сужены (возможно их расширение при непроходимости ЦАС, связанной с гипертонической болезнью). 5. Возможны мелкие геморрагии в небольшом количестве. 6. Артериальный пульс при компрессии глаза отсутствует или выражен слабо (при неполной окклюзии).
- По мере течения заболевания сетчатка приобретает нормальный цвет, но ДЗН становится бледным, с четкими границами, развивается его атрофия.
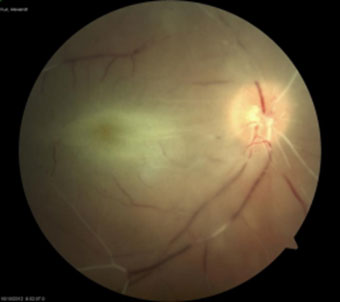
Рисунок 12. – Офтальмоскопическая картина окклюзии центральной артерии
При окклюзии ветвей центральной артерии сетчатки развиваются ишемические изменения в областях, ими кровоснабжаемых (рис. 13).
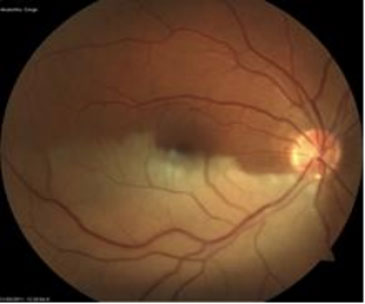
Рисунок 13. – Эмбол в нижневисочной ветви ЦАС
В ряде случаев офтальмоскопическая картина атипична, что затрудняет диагностику. Так, зона ишемического отёка сетчатки может локализоваться только парамакулярно или в зоне пораженной артериальной ветви. Артериолы чаще проходимы, регистрируется только их сужение. Прогноз для зрения при этом более благоприятен. Однако чаще через несколько недель после острого ретинального инсульта наступает прогрессирующее побледнение диска зрительного нерва с сохранением его четких границ. По клиническим наблюдениям, в 50% случаев острота зрения снижается до счета пальцев у лица, в 10% случаев развивается полная слепота.
Методы исследования:
- Визометрия – острота зрения от нуля до счета пальцев. 2. Периметрия – появление скотом.
- Биомикроскопия.
- Офтальмоскопия – на глазном дне, симптом «вишневой косточки».
- Флуоресцентная ангиография – для постановки окончательного диагноза.
- Оптическая когерентная томография сетчатки.
- Общие анализы крови, мочи, сахар крови, коагулограмма, время свертывания крови, холестерин, липиды, белковые фракции.
- Измерение артериального давления, ЭКГ.
- Консультация у терапевта, кардиолога, невропатолога, эндокринолога по показаниям.
- УЗИ сонных артерий.
Лечение. Немедленно сделать массаж глаза, антикоагулянтная терапия (аспирин, гепарин); сосудорасширяющие, спазмолитические и противосклеротические средства. Местно – парабульбарно вводят 1 мл раствора атропина сульфата 0,1%, а также 1 мл дексазона (4 мг). В конъюнктивальный мешок закапывают 1-2 капли адреноблокатора тимолола малеата (раствор арутимола 0,5%) для снижения ВГД и уменьшения сопротивления кровотоку в ретинальных артериях. При резко повышенной СОЭ следует заподозрить гигантоклеточный височный артериит и дополнить обычную терапию назначением кортикостероидов.
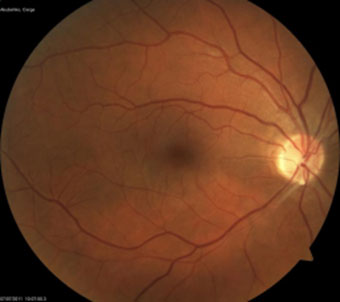
Рисунок 14. – Исход эмболии нижневисочной ветви ЦАС
Лазеркоагуляция. Терапия малоэффективна. Эффективность лечения во многом определяется сроками его начала и наиболее высока в первые минуты заболевания. Лечение основного заболевания (гипертоническая болезнь, гигантоклеточный артериит, серповидноклеточная анемия и другие).
Осложнения. У 1% пациентов с окклюзией центральной артерии сетчатки развиваются неоваскуляризация диска зрительного нерва и вторичная неоваскулярная глаукома. Наиболее частое и грозное осложнение – атрофия зрительного нерва, приводящая к резкому снижению зрения.
Артериальная гипотония и орган зрения
Эпидемиология. Артериальная гипотензия – снижение артериального давления более чем на 20% от исходного/обычных значений или в абсолютных цифрах – ниже 100 мм рт. ст. систолического давления или 60 мм рт. ст. диастолического давления.
Этиология. Первичная артериальная гипотония на фоне нейроциркуляторной дистонии возникает в связи с нарушениями в работе вегетативной нервной системы и преобладанием парасимпатической ее части. В этом случае говорят о гипотонической болезни.
Вторичная гипотония носит симптоматический характер и появляется при разных патологиях сердечно-сосудистой, нервной, эндокринной системы, анемиях, хронических интоксикациях и тяжелых инфекционных заболеваниях. Иногда она появляется при неправильной лечебной тактике – назначении слишком сильных или больших доз антигипертензивных препаратов, антидепрессантов или противоаллергических средств.
Офтальмоскопические проявления при гипотонии: 1. Гипотоническая ангиопатия сетчатки при офтальмологическом осмотре глазного дна имеет не очень яркие признаки. Артериальные веточки сосудов визуализируются хорошо, видны даже их самые мелкие ответвления, однако они выглядят более бледными и непрозрачными, привычного двоения контура из-за снижения тонуса сосудов почти не наблюдается. По этой же причине они теряют свою прямолинейность и становятся извитыми.
- В норме артерии имеют более узкий диаметр по сравнению с венами; при гипотонической ангиопатии и вены, и артерии становятся равными по калибру.
- Вены переполнены кровью, в них имеется пульсация. Длительное стояние крови ведет к отеку тканей, создаются предпосылки для тромбообразования.
- При длительной гипотонии может возникнуть обратный эффект – формирование гипертонической ангиопатии за счет отложения в расширенных сосудах глаза кальция и липидов. В результате сосудистая стенка начинает терять эластичность и способность изменять свой диаметр.
Осложнения: тромбозы ретинальных вен.
Лечение хронической артериальной гипотензии обычно комплексное. Оно включает:
- Нормализацию образа жизни (рациональное чередование труда и отдыха, достаточный сон), правильное питание, исключение вредных привычек. Важным компонентом лечения являются дозированные физические нагрузки, прогулки на свежем воздухе, контрастный душ.
- Из медикаментов используют природные тонизирующие препараты на основе женьшеня, элеутерококка, аралии, лимонника и других растений.
- Если гипотония развилась как осложнение другого заболевания, необходимо лечение основной болезни. 4. При развитии тромбоза ретинальных вен – лечение тромбоза (см. выше).
Врач-офтальмолог Русинович А.А.


